В Кыргызстане, по данным Министерства здравоохранения, за год из больниц уволилось более 1,5 тысячи врачей. Держаться на плаву системе помогают врачи-пенсионеры. Учебные заведения готовят им на смену новые кадры, но те на работу не спешат. Почему молодые доктора не задерживаются в профессии?
Тяжелый труд
Проблем, по словам специалистов, много — неподъемная нагрузка, мизерная зарплата, тяжелые условия труда, негативное отношение со стороны общества и другие. Все это приводит к профессиональному выгоранию и отбивает желание помогать людям.Одна из ординаторов поделилась с 24.kg своим опытом на условиях анонимности. Назовем ее Асель.
«В первый год ординатуры нас направляли в регионы. Я попала в территориальную больницу по месту жительства. Из-за нехватки кадров сразу взяли в штат. Дежурила по ночам одна — как терапевт и педиатр. В период подъема ОРВИ и гриппа за ночь обращалось до 70 пациентов, в том числе около 50 были моими, терапевтическими. Тяжелых — с инфарктами, инсультами — оформляла и сопровождала до реанимации. Кроме того, нужно было смотреть больных в отделении. На одного врача это очень большая нагрузка. Нереально 16 часов подряд работать с пациентами. Должно быть хотя бы два дежурных врача», — рассказала она.
Возможности для правильной постановки первичного диагноза, по словам Асель, были ограничены: по ночам УЗИ не делали, как и многих экстренных анализов, — не было реактивов, старый лифт часто выходил из строя, ЭКГ-аппарат то работал, то нет.
«В итоге ты учишь по протоколам одно, а в реальности у тебя этого нет, приходится как-то выкручиваться», — отметила она.
«Мы работали как полноценные врачи, как ординатор за 0,5 ставки я получала на руки около 4 тысяч сомов. Это после повышения зарплаты, а вначале мне платили почти в два раза меньше», — заметила Асель.
Агрессия зашкаливает
За время работы она не раз сталкивалась с агрессивным поведением посетителей.«Меня много раз снимали на видео в приемном блоке, — вспоминает девушка. — Когда пациентов много, мы должны их сортировать. Это вынужденная мера, но люди не понимают. Начинают указывать, что и как мне делать, диктуют, нужно ли госпитализировать, матерятся. Это сильно влияет на работу и конечный успех лечения. Даже если врач объясняет, что делать, то негативно настроенный пациент все равно ничего не выполнит... Люди идут жаловаться, потом тебя ругают, выносят выговоры. Очень сложно балансировать».
Проработав в территориальной больнице полтора года, решила уволиться. Руководство медучреждения несколько месяцев не хотело ее отпускать. Сейчас место Асель занял новый интерн, а наша собеседница проходит ординатуру в одном из стационаров.
Во время ночных дежурств ординаторы обычно осматривают больных сами и лишь в тяжелых случаях консультируются со штатными докторами. Они заполняют документацию, учатся и набираются опыта.
На одном из дежурств за три часа Асель пришлось осмотреть 40 пациентов. Потом всю ночь ее вызывали то в одно отделение, то в другое.
«В конце дня я так устала, что не могла даже улыбнуться, — признается она. — У меня практически не было сил отвечать последнему пациенту. Грубо говоря, у меня было по 5 минут на каждого больного. За это время нужно оценить его состояние, наладить контакт, расспросить, обследовать, ответить на вопросы, все записать и оказать помощь. А ведь все пациенты разные, и болезни у них разные. Из-за высокой нагрузки физически не успеваешь уделить пациенту должного внимания.
Зачастую посетители этого не понимают, они же не видели, что до них ты уже 40 человек осмотрел. И ты вроде понимаешь агрессию, которая на тебя наваливается, но с другой — хочется, чтобы и тебя поняли. Если продолжать в таком ритме, то энергию брать неоткуда».
Я люблю свою работу, хочу работать, но не знаю, сколько смогу так протянуть. Мне кажется, я выгорела еще тогда, в территориальной больнице.
Ординатор Асель
За свой труд в стационаре она ничего не получает, поскольку учится на контракте. Бюджетники-ординаторы могут рассчитывать только на стипендию.
«Учишься девятый год, тебе почти 25 лет, а ты вынужден до сих пор брать деньги у родителей», — говорит собеседница.
Сейчас она изучает варианты, как уехать учиться за рубеж. Многие сокурсники Асель уже уехали — в Турцию, Германию, США.
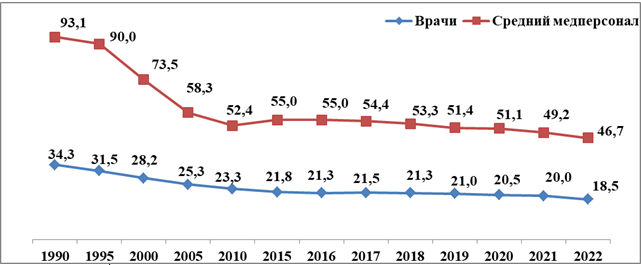
По данным Центра электронного здравоохранения, численность врачей в медучреждениях на начало прошлого года составила 13 тысяч 21 человек, или 18,5 на 10 тысяч населения. Показатель обеспеченности снижается ежегодно.
В 2022-м за пределы республики выехали 29 врачей.
Что толкает к эмиграции
Амир Талипов проходил ординатуру в Чуйской больнице, сейчас учится в университетском городе Геттингене (Германия), проходит специализацию по трехлетней программе.Пока в планах аспиранта возвращения на родину нет, поскольку «не видит действий по созданию нормальных условий труда для врачей, стимулированию и их поддержке как со стороны Минздрава, так и общества в целом».
«Конечно, в Кыргызстане есть хорошие врачи, отделения, достижения, за которые не стыдно. Но в целом система не создана, чтобы молодому специалисту было выгодно тратить свое время, жизнь, подвергать себя риску», — считает он.
Врачи даже не могут открыто говорить о плюсах и минусах рабочего места. Пожалуешься — уволят. И кто от этого выиграет?
Амир Талипов
«Недавно видел сюжет о 83-летней женщине, которая работает врачом в поликлинике. Да, она делает благое дело, но так не должно быть! Как не должны и ординаторы платить за учебу, — подчеркнул он. — По сути, ординатор — это молодой специалист, который учится и ведет основную работу клиники — он подмастерье, помощник на операции, секретарь и так далее. Но ему не платят за работу, а платит, наоборот, он. Это парадокс. Я знаю одного врача, который в ординатуре по ночам таксовал, помогал отцу торговать в магазине, а днем был на учебе. Это неправильно. Издевательство просто. А потом задаемся вопросом, почему нет кадров».
Амир Талипов отметил, что в Германии тоже есть проблемы, включая врачебные переработки, но в плане возможностей развития, самореализации, получения современных знаний, обмена опытом и науки разница колоссальная.
«В Кыргызстане популярна байка, что, будь у нас современное оборудование, мы бы хорошо лечили. Дело не в оборудовании, аппаратов у нас много. Речь о разном научном подходе и уровне образования. Это небо и земля. Наше медицинское образование не делает тебя универсальным специалистом, готовым работать в Америке, Индии или Англии, не готовит к экзаменам, которые нужно сдать. Все успешные истории — это благодаря усилиям самих людей и большим финансам», — заметил он.
Зарплата, по мнению аспиранта, играет не первостепенную роль: «Даже если мы представим, что магической палочкой зарплату врача сделали соответствующей окладу прокурора, это только один из стимулов. Должны быть общественные фонды, стипендиальные программы для молодых специалистов, вклад в саму структуру образования — постройка новых корпусов, библиотек, больниц. Очень много нужно сделать».
К нему есть доплаты — за сельскую местность, высокогорье, ученую степень, выслугу лет, категорию. Из-за высокой нагрузки многим приходится работать на полторы ставки.
Год назад министр здравоохранения Алымкадыр Бейшеналиев обещал, что некоторые врачи будут получать $1 тысячу и начнут возвращаться из-за рубежа. Очередей, как видим, пока нет.
Чиновники делают ставку на все тех же клинических ординаторов и интернов. Но молодежь отрабатывает в регионах положенную практику и уезжает. Командировки узких специалистов из Бишкека, Оша и Джалал-Абада вахтовым методом — тоже не выход.